Specialisaties
- Home
- Hypermobiliteitssyndroom
Hypermobiliteitssyndroom
Wat is Hypermobiliteit?
Hypermobiliteit wordt ook wel hyperlaxiteit of overbeweeglijkheid genoemd. Bij hypermobiliteit is er sprake van overbeweeglijke gewrichten doordat het ondersteunende weefsel (kapsels en ligamenten) minder stevigheid biedt dan het behoort te doen. Hypermobiliteit is een erfelijke aanleg; ongeveer 10% van de mensen is hypermobiel, vrouwen vaker dan mannen. Hypermobiele mensen kunnen vaak bijzondere trucs met ledenmaten, tenen of vingers die de meeste mensen in hun omgeving niet na kunnen doen. Ook kunnen hypermobiele mensen meerdere gewrichten verder doorbuigen zoals bijvoorbeeld de ellebogen of de knieën. Hypermobiliteit hoeft niet in alle gewrichten voor te komen. Dat kan wel, maar het komt ook voor dat het bijvoorbeeld alleen de gewrichten van armen, benen of rug betreft.
Veel mensen die hypermobiel zijn hebben er geen klachten van. Je kunt er ook probleemloos oud mee worden. Hoe het komt dat de ene persoon met hypermobiliteit geen klachten krijgt en de andere persoon ernstig beperkingen ondervindt, is nog niet bekend binnen de medische wetenschap.
Wat is het Hypermobiliteitssyndroom?
Het benigne joint hypermobility syndrome (BJHS) of hypermobiliteits syndroom (HMS) is een erfelijke aandoening van het bindweefsel. Bindweefsel bestaat uit verschillende typen collageen die zorgen voor de stijfheid of flexibiliteit van het bindweefsel. Het woord benigne wordt gebruikt om aan te duiden dat de aandoening niet levensverkortend is, maar het kan wel een enorme invloed hebben op het functioneren en de kwaliteit van leven van de patiënt.
Het HMS heeft wat betreft de klachten een grote overlap met andere erfelijke bindweefselaandoeningen zoals EDS (Ehlers Danlos Syndroom), Marfan en Osteogenesis Imperfecta. Door meerdere experts op het gebied van erfelijke bindweefselaandoeningen worden HMS en EDS hypermobiliteit type (voormalig type III) gezien als één en hetzelfde syndroom.
In tegenstelling tot enkele andere vormen van EDS is bij het HMS of EDS hypermobiliteit type nog niet bekend welk type collageen is aangedaan.
Mensen met het hypermobiliteitssyndroom kunnen een heel scala aan klachten hebben. De meest voorkomende zijn naast hypermobiliteit, pijn (sub)luxaties en vermoeidheid. Ook is bekend dat mensen met HMS problemen hebben met de propriocepsis (spiergevoel, gewrichtsgevoel) rond de gewrichten.
Criteria hypermobiele EDS (hEDS) en HSD
De diagnose hEDS wordt in tegenstelling tot bij de andere typen alleen gesteld op basis van onderstaande criteria. Bij andere typen wordt een vermoedelijke diagnose bepaald op basis van familieanamnese, een bepaald aantal hoofdcriteria en eventuele nevencriteria. Voor de definitieve diagnose moet er echter in de meeste gevallen een oorzakelijke DNA-afwijking aanwezig zijn.
In de nieuwe criteria voor hEDS is er geen verschil meer in hoofd en neven criteria. Er zijn 3 criteria, die alle drie aanwezig moeten zijn.
Wanneer er alleen sprake is van gegeneraliseerde hypermobiliteit en klachten van het bewegingsapparaat zonder aan de hEDS criteria de voldoen, is er sprake van een Hypermobiliteits Spectrum Aandoening, HSD.
Criterium 1
Gegeneraliseerde gewrichtshypermobiliteit.
Beighton score van:
◦ ≥ 6 pre-puberale kinderen en adolescenten
◦ ≥ 5 voor mannen en vrouwen na de pubertijd
◦ ≥ 4 voor mannen en vrouwen boven de 50
Beighton score: maximaal 9 punten
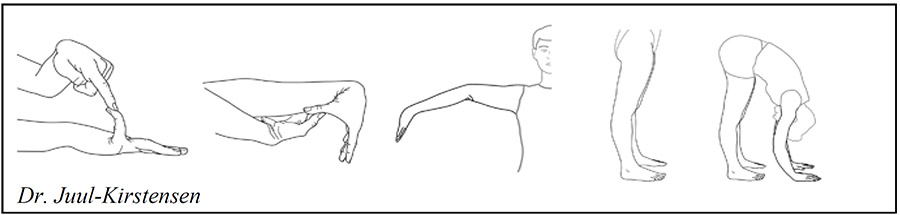
1. Wanneer de onderarm en hand plat op tafel liggen en de elleboog 90 graden gebogen, kan de pink meer dan 90 graden passief (met hulp) omhoog worden gebogen ten opzichte van de hand. 1 punt per kant.
2. Met gestrekte arm naar voren kan de duim passief (met hulp) tegen de onderarm worden bewogen. 1 punt per kant.
3. Met de arm gestrekt opzij en de hand met handpalm naar boven omlaag gebogen kan de elleboog meer dan 10 graden overstrekken. 1 punt per kant.
4. Staand kan de knie meer dan 10 graden overstrekken. 1 punt per kant.
5. Staand met rechte knieën en benen tegen elkaar 1 punt wanneer met vlakke handen de vloer kan worden aangeraakt.
Als de Beighton score 1 punt lager is dan het aantal punten nodig bij geslacht en leeftijd maar de “5 punten vragenlijst” is wel positief, is er ook sprake van gegeneraliseerde gewrichtshypermobiliteit.
5 punten vragenlijst:
1 Kunt u (of kon u ooit) uw handen plat op de grond plaatsen zonder je knieën te buigen?
2 Kunt u (of kon u ooit) uw hand tegen uw onderarm buigen?
3 Amuseerde u als kind uw vrienden met abnormale bewegingen of kon u de split?
4 Heeft u als kind of tiener meerdere keren uw knieschijf of schouder geluxeerd?
5 Ziet u zichzelf als erg lenig/hypermobiel?
Bij 2 of meer punten is de vragenlijst positief.
Criterium 2
Twee van de volgende kenmerken A,B en C moeten aanwezig zijn
Kenmerk A
Systemische kenmerken (kenmerken die aangeven dat meer organen dan het bewegingsapparaat betrokken zijn) passend bij een gegeneraliseerde bindweefselaandoening 5 van de 12 kenmerken moeten aanwezig zijn:
1. Opvallend zachte of fluweelachtige huid.
2. Milde hyperelastische huid (Huid aan de onderzijde van de onderarm is minstens 1,5 cm op te rekken)
3. Onverklaarbare striae zoals striae op de rug, lies, dijbenen, borsten en of buik bij adolescenten, mannen of prepuberale vrouwen die in het verleden nooit veel van gewicht veranderd zijn.
4. Aan twee voeten piezogene papels aan de hiel. Kleine bultjes die zichtbaar zijn zodra de voet belast wordt. Ze ontstaan doordat vetweefsel uitstulpt door de opperhuid.
5. Terugkerende of meerdere buikwandbreuken (bijvoorbeeld liesbreuk of navelbreuk).
6. Atrofische littekens (dunne en diepliggende littekens/ milde sigarettenpapier littekens) op ten minste 2 plekken zonder dat ze echt perkamentachtig en/of geelbruin verkleurd zijn zoals gezien wordt bij klassieke EDS.
7. Bekkenbodem-, rectum- of baarmoederverzakking bij kinderen, mannen of vrouwen die niet langer dan 20 weken zwanger zijn geweest, zonder dat ze ooit morbide obesitas hebben gehad of een andere onderliggende medische oorzaak.
8. Dental crowding (ruimtegebrek waardoor tanden scheef staan) in combinatie met een hoog en/of smal gehemelte
9. Arachnodactyly (de vingers zijn heel lang en dun ten opzichte van de handpalm)
Hier is sprake van indien:
1. Het duimteken/Teken van Steinberg positief is aan beide kanten. (als de duim in de handpalm wordt gelegd en de handpalm gesloten steekt de duimtop uit).
2. Het polsteken/Teken van Walker-Murdoch positief is aan beide kanten. (wanneer) de eerste en vijfde vinger om de andere pols worden gelegd overlappen ze elkaar.
10. De verhouding tussen de armlengte en lichaamslengte is groter dan of gelijk aan 1.05
11. Mitralisklepinsufficiëntie vastgesteld met een echo. Meestal is deze mild bij hEDS patiënten en hoeft deze niet behandeld worden.
12. Dilatatie oftewel een verwijding van de aortawortel met een Z-score >+2
Kenmerk B
Positieve familie historie. Een of meer eerstegraads (ouder, kind, broer of zus) familieleden voldoen aan de criteria voor hEDS.
Kenmerk C
Muscoskeletale complicaties oftewel complicaties van het bewegingsapparaat.
Minstens 1 moet aanwezig zijn:
1. Dagelijks terugkerende muscoskeletale pijn in twee of meer ledematen die minstens 3 maanden duurt.
2. Chronische wijdverspreide pijn die minstens 3 maanden aanwezig is.
3. Terugkerende gewrichtsluxaties of duidelijk aanwezig instabiliteit van de gewrichten zonder trauma, er moet sprake zijn van a of b:
a) Drie of meer luxaties zonder trauma in hetzelfde gewricht of 2 of meer atraumatische luxaties in verschillende gewrichten op verschillende momenten.
b) Medisch bevestigde gewrichtsinstabiliteit op 2 of meer plekken die geen verband houdt met een trauma.
Criterium 3
Aan al deze voorwaarden MOET voldaan zijn:
1. Afwezigheid van ongewone kwetsbaarheid van de huid. In dat geval moeten andere typen van EDS overwogen worden.
2. Andere aangeboren of ontstane bindweefselaandoeningen moeten uitgesloten zijn, alsook auto-immuun reumatische aandoeningen. Bij patiënten die een verkregen bindweefselaandoening hebben (bijvoorbeeld Lupus of reumatoïde artritis) moet een patiënt voor een bijkomende diagnose met hEDS voldoen aan kenmerk A en B bij criteria 2. Kenmerk C telt in dit geval niet mee voor de diagnose.
3. Het uitsluiten van andere diagnoses die gewrichtshypermobiliteit kunnen veroorzaken door hypotonie (verminderde spierspanning) en/of bindweefselzwakte zoals neuromusculaire aandoeningen, andere erfelijke bindweefselaandoeningen (bijvoorbeeld Marfan, andere types EDS en Loeys-Dietz syndrome) en skeletdysplasie (botgroeistoornis zoals osteogenesis imperfecta).
Overig
Er zijn veel andere kenmerken bij hEDS beschreven maar het verband met hEDS is van de meeste kenmerken op dit moment niet voldoende bewezen om in de officiële criteria te worden opgenomen. Naar het verband moet meer onderzoek worden gedaan in de toekomst.
Op dit moment moet er wel aandacht en eventueel behandeling zijn voor deze symptomen aangezien ze vaak invloed hebben op de kwaliteit van leven.
Deze symptomen zijn onder andere:
* slaapstoornissen
* vermoeidheid
* POTS, de hartfrequentie stijgt buitensporig als iemand staat, hij stijgt meer dan 40 slagen per minuut of is boven de 120 (Dit is een vorm van dysautonomie)
* maag- en darmproblemen
* dysautonomie, ontregeling van het autonome zenuwstelsel dat onder andere bloeddruk, hartslag en lichaamstemperatuur regelt
* angst
* depressie
De Behandeling:
Het hypermobiliteits syndroom is geen gemakkelijke aandoening om te behandelen. Meestal zal de behandeling voornamelijk bestaan uit fysiotherapie. Hierbij moet de fysiotherapeutische behandeling wel rekening houden met de kwetsbaarheid van het weefsel, om te voorkomen dat de behandeling een averechts effect heeft. Met operaties dient men vanwege de zwakte van het weefsel terughoudend te zijn.
Er is nog veel onderzoek nodig op het gebied van effectieve behandelingen. De effectiviteit van propriocepsis training bij knieklachten is aangetoond (Ferrell et al, 2004). Omdat mensen met HMS niet alleen afname van de propriocepsis hebben rond de knie, maar ook in andere gewrichten in het lichaam zal proriocepsis-training altijd onderdeel moeten zijn van de therapie. Ook de aanpak van de chronische pijn door cognitieve gedragstraining is effectief gebleken.
Ten slotte is het heel belangrijk dat HMS-patiënten zich bewust worden van hun persoonlijke grenzen en voldoende rust nemen. Doordat de spieren zoveel moeten opvangen hebben HMS-patiënten vaak weinig energie, waardoor de kwetsbaarheid toeneemt.
Het is aan te raden om bovenstaande dingen onder begeleiding van een deskundig (fysio)therapeut te trainen, zodat eventueel optredende complicaties tijdig worden herkend en behandeld.
BLIJF FIT
Fit worden of blijven is al moeilijk genoeg als je geen fysieke beperkingen hebt, maar als je HMS hebt is het nog moeilijker omdat je meer risico loopt geblesseerd te raken. Misschien heb je in het verleden negatieve ervaringen met trainen of therapie, en heb je continu pijn. Trainen is dan een hele uitdaging!
De effecten van training zijn bekend:
- meer energie om de dag door te komen
- verbeterde bloedcirculatie
- handhaving bloeddruk
- verbeterde nierfunctie
- verbeterde houding
- verbeterde spierkracht
- verbeterde slaappatronen
- verbeterd bloedsuikerniveau
- beter in staat met stress om te gaan
- sneller herstel na ziekte en blessures
- verbeterde hart/long functie
- verbeterde vertering van voedsel
- Je voelt je mentaal beter
De lijst kan nog langer, fit zijn verbetert de kwaliteit van leven!
Het is belangrijk voor mensen met HMS dat ze onder begeleiding van een fysiotherapeut die verstand heeft van HMS leren welke oefeningen en training voor hun geschikt is. Maar daarnaast is het ook belangrijk dat mensen bewegen in hun dagelijks leven inplannen.
Veel mensen met HMS hebben baat bij Yoga, Pilates, Tai chi en training in water. Ook andere niet contactsporten kunnen geschikt zijn. Omdat de personen die deze trainingen leiden vaak geen medische achtergrond hebben is het belangrijk dat de persoon met HMS zelf geleerd heeft wat haar/zijn persoonlijke grenzen zijn.
Goede vormen van training zijn die trainingen die aandacht besteden aan verschillende aspecten zoals houding, ademhaling, hart/longfunctie, spierkracht / coördinatie en stabiliteit.
Ten slotte:
Als je chronische pijnklachten hebt is het niet eenvoudig om positief te blijven. Maar toch is het belangrijk positief en optimistisch in het leven te blijven staan. Probeer steeds oplossingen te vinden, als iets niet lukt op de manier die je gewend bent, kijk dan of je op een andere manier toch je doel kunt bereiken. Kijk naar de mogelijkheden en probeer voor jezelf steeds een reëel doel te stellen.
HMS en het autonome zenuwstelsel
HMS wordt ook in verband gebracht met stoornissen in het autonome zenuwstelsel. Dit zenuwstelsel speelt een rol in de regulatie van o.a. de bloeddruk, en het verteringsproces. Mensen met HMS geven vaker klachten aan van duizeligheid, hartkloppingen en darmproblemen zoals een spastische darm of het irritated bowel syndrome. Ook ongevoeligheid voor locale verdoving komt vaker voor bij mensen met HMS.
HMS en het bekken
PGP = pelvic girdle pain wordt ook vaak gezien bij mensen met HMS. Wat is PGP en waaruit bestaat de therapie?
Bouw van het bekken
Het bekken bestaat uit een ring, die gevormd wordt door drie botstukken: de linker en rechter bekkenhelft met, aan de achterkant, het heiligbeen (sacrum). De SI gewrichten (de verbinding van een bekkenhelft met het heiligbeen) worden door zeer stevige gewrichtsbanden (ligamenten) bij elkaar gehouden.
De onderste twee lendenwervels (L4 en L5) zijn ook met banden verbonden aan het bekken. Daardoor speelt het bekken een grote rol in de bewegingen van de onderste lendenwervels.
Vermoed wordt dat bekkenpijn (instabiliteit) ontstaat door een combinatie van twee factoren. De bekkengewrichten zijn erg beweeglijk, en de spieren rond het bekken zijn niet in staat die vergrote beweeglijkheid onder controle te houden. Het gevolg is pijn en vermoeidheid. Bekkenpijn wordt gezien bij vrouwen tijdens of na de zwangerschap, bij mannen en vrouwen na een trauma, en bij mensen met hypermobiliteit.
Het is belangrijk dat de spieren die betrokken zijn bij de stabiliteit van het bekken en de lage rug hun werk goed doen. Hiervoor is ook een goed regelsysteem nodig. Dit regelsysteem werkt alleen goed als het goede informatie krijgt over de stand van de gewrichten, en de spanning in spieren en pezen (de propriocepsis). Pijn en vermoeidheid verstoren dit systeem. Het doseren van activiteit is dus een belangrijk aspect in de behandeling.
Bij bekkenpijn wordt gekeken naar de manier waarop mensen hun bekken stabiliseren. Meestal worden een heleboel spieren rondom het bekken krachtig aangespannen en wordt er geperst. Dit kost veel energie en is erg inefficiënt.
In de therapie wordt aangeleerd de goede spieren op het juiste moment aan te spannen, hierbij zal altijd de ademhaling worden betrokken.
HMS en bekkenbodemklachten
Bekkenbodemspieren of kortweg de bekkenbodem zijn een spiergroep die de organen onderin de buik ondersteunen en controle geven over het ledigen van de urineblaas en de endeldarm. De bekkenbodem speelt ook een rol in de seksualiteit. Bij gebrekkig functioneren van de bekkenbodem kunnen klachten ontstaan:
- verzakking van onderbuikorganen zoals de blaas, baarmoeder en darmen
· urine-incontinentie, ontlastingsincontinentie
· moeite met stoelgang en plassen
· seksuele problemen
· pijn
Er is een aantal onderzoeken gedaan naar HMS en klachten die we in verband brengen met een slechte functie van de bekkenbodemspieren. Al genoemd zijn verzakkingen en bekkenpijn. Op het volgende diagram is het resultaat te zien van een onderzoek naar de incidentie van urine- en ontlastingsincontinentie bij een groep vrouwen tussen de 20 en 58 (gemiddelde leeftijd 40) jaar met en zonder HMS.
Voor de behandeling van bekkenbodemklachten kunt u het beste contact opnemen met een geregistreerde bekkenfysiotherapeut. Bekkenfysiotherapie is sinds 2005 een erkende specialisatie binnen de fysiotherapie. Deze specialisatie houdt zich met name bezig met de spieren van de buik, het bekken en de onderrug. Voor adressen kunt u terecht op www.fysiotherapie.nl
HMS en zwangerschap
In tegenstelling tot EDS vasculaire type wordt HMS niet geassocieerd met hartaandoeningen of grote risico’s tijdens de zwangerschap. Toch zijn er een aantal aandachtpunten:
Tijdens de zwangerschap:
- Grotere belasting van de gewrichten
- Zwakte bekkenbodem, prolaps, incontinentie,
- Spataderen
Bevalling:
- Vroeg breken van de vliezen
- Snelle bevalling
- Ongevoeligheid voor locale anaesthesie
Post partum:
- Schade bekkenbodem
- Pelvic Girdle Pain/ zwangerschap gerelateerde bekkenpijn
Bekkenfysiotherapeute Jacqueline de Bliek heeft enkele jaren ervaring met het behandelen van mensen met hypermobiliteitssyndroom. U kunt contact met haar opnemen via Fysiotherapie Rozengracht tel: 0118-417071 of:
jdebliek@fysiorozengracht.nl
Meer informatie vindt u op:
